2023.02.15 - [[Lively RN] 예진쌤 : PU] - PU case study _ # Pneumonia _ I. 정의
이전의 Pneumonia _ I. 정의에 이어 이번에는 Pneumonia 의 분류에 대해서 알아보도록 해봐요 :-)
[ 목차 ]
I. 정의
II. 분류
1. 발병기전에 따른 분류 (Pathogenetic classification)
1) 흡인성 폐렴 (Aspiration pneumonia)
2) 흡입성 폐렴 (Inhalation pneumonia)
3) 혈행성 폐렴 (Hematogenous pneumonia)
2. 병인체에 따른 분류 (Etiologic classification)
1) Infectious
2) Noninfectious
3. 해부학적인 분류 (Anatomical calssification)
1) 폐포성 혹은 대엽성 폐렴 (Airspace or Lobar pneumonia)
2) 소엽성 혹은 기관지 폐렴 (Lobular or Broncho-pneumonia)
3) 간질성 폐렴 (Interstitial pneumonia)
4. 역학적인 분류 (Epidemiologic classification)
1) 지역사회 획득 폐렴 (Community-acquired pneumonia : CAP)
2) 의료 관련 폐렴 (Healthcare-associated pneumonia : HCAP)
3) 병원 감염성 폐렴 (Hospital-acquired pneumonia : HAP)
4) 인공호흡기 관련 폐렴 (Ventilator-associated pneumonia : VAP)
5. 면역 상태에 따른 분류 (Classification by immunity)
1) 면역부전숙주에서의 폐렴 (Pneumonia in the immunocompromised host)
2) 고령자 폐렴 (Pneumonia in the elderly)
6. 병의 시간경과에 따른 분류 (Classification by time course)
III. 원인
1. Bacteria : Bacterial pneumonia
2. Virus : Viral pneumonia
3. Fungi : Fungal pneumonia
4. Parasites : Parasitic pneumonia
5. Non-infectious / Idiopathic interstitial pneumonia (IIP : 특발성 간질폐렴)
IV. 메커니즘
V. 증상
1. 감염성 폐렴 (Infectious pneumonia) 증상
2. 세균성 및 바이러스성 폐렴 (Bacterial and Viral cased of pneumonia) 증상
VI. 진단
1. Physical exam
2. Microbiology
1) Culture
2) PCR
3. Imaging
1) Chest X-ray
2) Chest CT
3) Chest ultra-sono
4. Differential diagnosis
VII. 예방
1. Vaccination
2. Medication
3. Other
VIII. 치료
1. 폐렴의 입원 기준
2. Management
1) Bacterial
2) Viral
3) Aspiration
3. 폐렴 치료의 효과 평가
4. Follow-up
IX. 예후
1. Clinical prediction rules
2. Pleural effusion, empyema, and abscess
3. Respiratory and circulatory failure
Pneumonia
II. 분류
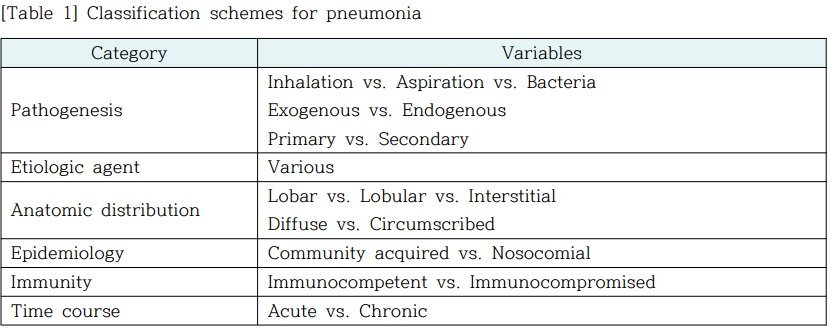
폐렴의 분류는 매우 다양하다. Dorland 편저의 1974년도에 출간된 의학사전에는 Pneumonia 난에 98가지나 종류가 다른 폐렴으로 나누고 Pneumonitis 난에는 10가지를 기술하고 있는데 근래에 여러 가지 치료기술 및 기구의 개발로 새로운 감수성 집단이 생겨나서 그에 따른 이름이 붙여진 것도 수십 가지에 이른다.
그러나 일반적으로는 [Table 1]에서와 같이 발병기전, 병인체, 해부학적 분포, 역학, 숙주의 면역상태 및 병의 경과기간 등에 의해 분류되며 그 밖에서도 독특한 폐렴의 임상적 특성에 따라 여러 가지의 분류 및 용어가 쓰이고 있다.
1. 발병기전에 따른 분류 (Pathogenetic classification)
폐렴의 발생은 몇 가지 관점에 따라서 나눌 수가 있다. 병원균이 폐렴을 일으키는 표적부위에 까지 이르는 경로에 따라서 4가지로 나눌 수 있다.
즉, 기관 및 기관지를 통하여 흡입 혹은 흡인에 의하여 말초기도까지 병원균이 도달하여 병을 일으키는 경우가 가장 많고(_원발성), 신체의 다른 부위에서 병원균이 혈행으로 폐에까지 이르러 염증을 일으키는 경우(_속발성)와 그 밖에 흉부외상 혹은 기관삽관 등에 의한 직접적인 접촉과 감염된 인접장기로부터의 파급에 의해서도 가능하다.
다시 말하자면, 숙주의 방어기전(defence mechanism)이 정상인 경우에 생긴 폐렴을 원발성이라 하고, 숙주의 방어기전에 장애가 있거나 암종괴나 기도이물이 기도를 막아서 생기는 것이나 기관지확장증 같은 해부학적으로 이상이 있어서 폐렴이 발생한 경우를 속발성 폐렴이라고 부르기도 한다.
원발성 폐렴은 흡인에 의해 일어나는 예를 내인성이라 부르고, 유독가스나 기도이물을 흡인하여 생기는 폐렴을 외인성으로 나누기도 한다.
1) 흡인성 폐렴 (Aspiration pneumonia)
흡인은 구강인두 및 위의 내용물이 후두와 하기도로 관입되는 것으로 정의된다.
즉, 흡인성 폐렴은 병원성 세균으로 집락(colonization)되어 있는 구강인두 분비물 흡입으로 생긴 감염성 경과를 지칭한다.
흡인은 폐렴이 일어나는 가장 흔한 기전으로 건강인에서도 수면 중 약 50%에서 일어나기도 하나 의식장애나 인두의 신경근육질환 및 연하장애를 일으키는 질환을 가진 환자에서 주로 일어난다.
흡인된 양과 미생물의 독성 정도가 폐렴 발생의 결정요인이 되며 임상양상은 흡인성 폐렴, 화학성 폐렴(chemical pneumonia), 그리고 이물질에 의한 이차적인 기관지폐쇄 등으로 나타난다.
화학성 폐렴 및 기관지폐쇄는 보통 급성 증상을 보이나 흡인성 폐렴의 증상은 서서히 며칠에 걸쳐 점진적으로 나타나며, 약 50%에서 악취가 나는 객담 양상을 보이고 괴사성 폐렴, 농양 및 농흉을 흔히 유발한다.
원인균은 지역사회 감염에서는 혐기성 세균이, 그리고 원내의 흡인성 폐렴은 G(-) bacilli와 Staphylococcus aureus가 주요 병원균이다.
(1) 병태생리학
세균 집락된 구강인두 분비물 흡인은 실제로 폐로 세균이 융입되는 가장 중요한 기전으로 Hemophilus influenzae나 Streptococcus pneumoniae에 의한 폐렴에서도 먼저 비인두나 구강 인두에 균 집락이 선행하고 이들이 흡인 과정을 거쳐 폐렴을 초래하는 것으로 알려져 있다.
건강한 성인의 약 50%에서도 수면 중 소량의 구강 인두 내용물 흡인이 생기는 것으로 알려져 있으나 정상적 인두 분비물 내에는 세균수가 적고 흡인이 되더라도 강력한 기침, 섬모 운동, 그리고 체액성 및 세포성 면역기전 등으로 기도에서 제거되어 질병으로 발전하지 않는다. 그러나 이러한 여러 방어 기제가 손상된 상태, 또는 흡인 양이 과도할 경우에는 폐렴이 뒤따른다.
노인들은 방어기제가 약하고 세균 집락 정도나 흡인 양을 증가시키는 요인들이 많아 흡인성 폐렴 취약군으로 분류된다. 그러나 치아가 없거나 적극적인 구강 관리를 받는 노인들은 그렇지 않은 노인들에 비해 흡인성 폐렴 위험이 적다.
Aspiration pneumonitis(흡인성 폐장염) 후기에 이차적 세균성 감염이 발생할 수 있고, 특히 제산제, H2 항히스타민제, 양성자펌프 억제제(proton pump inhibitor) 사용 등으로 위액 산도가 약해져 있었던 경우 폐렴 잠재력이 높다. 또, 위의 그람음성균 집락이 잘 생기는 경증 위 마비, 소장 폐색 및 경장 영양 수여 중인 환자에서의 흡인은 흔히 세균성 감염과 입자성 위 내용물에 의한 증상이 모두 발현할 수 있다.
(2) 임상 증상
흡인성 폐렴 환자는 흡인성 폐장염의 경우와 달리 흡인 사고 자체는 잘 목격되지 않는다. 따라서 위험 요인이 있는 환자에서 방사선학적으로 흡인 호발 부위에 폐렴이 생긴 경우 진단을 고려해야 한다. 앙와위에서 흡인된 경우, 상엽 후분절이나 하엽 상분절이 흔히 일어나는 경우 하엽 저부가 가장 흔히 이환되는 부위이다. 적절한 치료가 없으면 지역사회획득성 폐렴보다 공동화나 폐농양 발생이 더 잦을 수 있다. 방사선학적으로는 엽성 폐렴(lobar pneumonia) 부터, 미만성 폐렴(diffuse pneumonia), 괴사성 폐렴(necrotizing pneumonia), 폐농양(lung abscess), 농흉(empyema) 등 여러 가지 양상으로 나타날 수 있다.
(3) 세균학
흡인성 폐렴 원인균은 지역사회 발생과 병원 내 발생의 경우 차이가 있다. 전자는 Streptococcus pneumoniae, Staphylococcus aureus, Hemophilus influenzae 및 Enterobacteriaceae가 흔하며, 후자는 녹농균을 포함한 그람음성균이 흔하다.
과거 강조되었던 혐기성균은 최근 연구 결과 흡인성 폐렴의 주요 세균이 아닌 것으로 알려지고 있다. 객담 배양이 음성인 환자에서 기관지 폐포 세척술이나 검체 보호 솔질(protected specimen brush) 등을 이용한 하기도 검체 채취가 도움이 될 수 있다.
(4) 치료
흡인성 폐렴의 치료에는 항생제가 절대적으로 요구된다. 항생제 선택은 환자의 일반 건강 상태와 흡인이 발생한 상황에 다라 달라진다. 대부분 그람음성균에 효과 있는 3세대 cephalosporin, fluoroquinolone, peiperacillin 등이 유용하다. Penicillin이나 clindamycin 은 그 단독으로는 흡인성 폐렴의 효과적인 항생제로 부족하다. 혐기성 세균에 대한 상생제는 심한 치주질환, 부패한 객담, 괴사성 폐렴, 폐농양 등이 있을 때 요구된다.
[Table 2] 흡인 증후군에서의 경험적 항생제 선택 (용량은 정상 신기능 기준임)
| [ 흡인성 폐렴 ] - 지역사회 거주 중 발생 시 : levofloxacin (500mg/day) / ceftriaxone (1~2g/day) - 수용시설 거주 중 발생 시 : levofloxacin (500mg/day) / piperacillin-tazobactam (3.375g q6hr) / ceftazidime (2g q8hr) - 심한 치주질환, 부패한 객담, 알코올중독 등의 존재 : piperacillin-tazobactam (3.375g q6hr) / imipenem (500mg q8hr ~ 1g q6hr) / levofloxacin, ciprofloxacin, ceftriaxone 중 한 가지와 clindamycin (600mg q8hr)나 metronidazole (500mg q8hr)의 병합 [ 흡인성 폐장염 ] - 증상이 48시간 이상 지속될 경우 : levofloxacin (500mg/day) / ceftriaxone (1~2g/day) - 소장 폐색이나 제산제/위산분비억제제 사용한 경우 : levofloxacin (500mg/day), ceftriaxone (1~2g/day) / ciprofloxacin (400mg q12hr) / piperacillin/tazobactam (3.375g q6hr) / ceftazidime (2g q8hr) |
(5) 흡인 위험인자
의식수준 저하 :
음주, 뇌졸중, 중추신경계 감염, 뇌종양, 약물과다(acetaminophen, aspirin, 최면제, 진정제), 전신 마취, 두부 외상, 저체온, 저산소증, 대사 이상(간부전, 요독증, 패혈증, 전해질 불균형)
소화기계 질환 :
복수, 식도염, 위장관 출혈, 식도열공 헤르니아(hiatal hernia), 위장관 괄약근 부전, 장폐색, 장마비, 위장관 악성종양, 거대식도증(megaesophagus), 공피증(scleroderma), 기관식도루(tracheo-esophageal fistula)
기계적 요인 :
기관내관, 비위관, 기관절개술, 상기도 종양, 이물 흡인
신경-근 질환 :
근위축성축상경화증(amyotrophic lateral sclerosis), 보툴리누스중독증(botulism), 길랑-바레 증후군(Guillan-Barre syndrome), 다발성경화증(multiple sclerosis), 중증근무력증(myasthenia gravis), 파킨슨씨병(Parkinson's disease), 다발성근염(polymyositis), 성대 마비 등
기타 :
당뇨, 고령, 비만, 임신, 체위(ex. Trendelenburg 체위)
(6) 연하장애와 관련된 특수 상황
노화 :
노령에서는 노령화에 따른 기관소화관 구조 및 기능의 변화, 획득 질환에 의한 영향 및 복용 약물에 의한 영향으로 흡인 위험이 증가한다. 즉, 혀의 결체 조직 증가, 치아 손실, 저작 강도 약화 등 구강기의 변화, 인두 연하 개시 지연 및 지속 시간의 감소, 그리고 구강기와 인두기 기능적 연계 약화 등 인두기의 변화가 온다. 또, 후두개곡(vallecula)으로 음식물의 조기 누출이 잘 생기고 구강을 청소하기 위해 필요한 연하 횟수가 많아진다. 정상 성인에서는 연하후 호흡재개(post-degluititive resumption of respiration, PDRR)이 흡식(inpiration)과 결부되는 빈도가 많아진다.
기관절개술(tracheostomy) :
후두는 호흡 통로 및 발성 기관으로서의 역할 외에 연하와 호흡의 정상적 연계에 중요한 역할을 담당하고 있다. 후두 폐쇄는 후두개의 하방 변위, 가성대(false vocal cords)의 중심선 접근 및 성대 내반(vocal cord adduction)의 세 단계로 이루어지며 인두기 중의 후두 상승은 후두개에 의한 성문 폐쇄(glottick closure)에 일조한다.
↳ 기관절개술의 기계적 영향
: 기관튜브는 성문상 후두(supraglottic largynx) 폐쇄를 위한 후두 상승을 방해하여 인두기 장애를 가져오고 또, 기관튜브의 풍선이 식도를 눌러 상방 식도와 하인두에 음식물 저류 현상을 초래한다.
↳ 기관절개술의 신경생리학적 영향
: 기관튜브의 장기간 거치는 후두의 탈감각(desensitization)을 가져오고 이는 성대 내전근(adductor vocal cord)의 기능 이상, 즉 성문 폐쇄 부전을 초래함으로써 기침을 감소시키고 흡인 위험을 증가시킨다. 그리고 상기도가 기관절개술로 우회되면 정상적 상기도저항에 의존적인 후윤상피열근(posterior cricoarytenoid muscle) 활성도가 감퇴되어 호흡 외전근 기능(respiratory abductor fucntion)이 약해진다.
↳ 그외 기관절개술의 생리적 영향
: 기체의 습윤화(humidification)가 안되고 생리학적 혼합(physiologic mixing)이 없어진다.
만성폐쇄성폐질환(COPD) :
상당수 COPD 환자들에서 연하곤란증이 있으며 약 50% 이상에서 무증상 후두 관입 및 흡인(silent laryngeal penetration/aspiration)이 있는 것이 보고된 바 있다. COPD 에서는 PDRR, 즉 연하후 호흡재개가 흡식과 결부되는 빈도가 증가되어 있어 흡인의 위험이 높다. 또, COPD 급성악화 원인 중 윤상인두 장애(cricopharyngeal dysfunction)가 한 원인으로 알려져 있다.
중환자 :
중환자들은 대부분 지속적 앙와위, 경증 위묵력증(gastroparesis), 비위관, 인공 기도 등의 위험 요인으로 흡인 및 흡인성 폐렴의 위험이 높다. 화상, 패혈증, 외상, 수술 및 쇽 등의 환자에서는 위정체가 잘 발생한다. 기계환기법 치료를 받은 중환자에서는 잔존 진정제 효과, 비위관 전재, 약화된 상기도 감각, 성문 손상 및 후두근 기능 이상 등으로 기관내관 제거 후에도 일정 기간 흡인 위험이 높다.
(7) 흡인의 예방
흡인 에방의 제일 중요한 것은 의료진의 관심으로 흡인 발생 위험 환자군을 식별하고 이에 대해 환자, 가족 및 관계되는 의료진을 교육해야 한다는 점이다.
아래 흡인 경고 증상을 숙지하여 흡인위험 환자인지 식별해 내도록 한다.
[Table 3] 흡인 경고 증상
| [ 구강기 장애 ] - 음식물을 한 쪽 입으로 흘리거나 침을 많이 흘린다(drooling). - 음식물을 삼키지 않고 입안에 물고 있다(pocketing). - 음식물을 내뱉는다. - 입술을 잘 다물지 못한다. - 혀동작이 많거나 조절을 잘 하지 못한다. - 말이 어눌하다. - 안면 근육이 약하다. - 구강 통과 시간이 많이 걸린다. - 구강 감각이 저하되어 있다. [ 인두기 장애 ] - 음식이 '목에 걸려 있다'고 호소한다. [ 식도기 장애 ] - 음식물 삼키기 전/후나 삼킨 직후에 기침을 한다. - 음식이나 액체를 삼키고 나서 '꼬록꼬록' 소리가 난다(gurgline). - 질식(choking) - 코로 음식물이 나온다. - 연하반사 결여 - 먹기 기부 |
금식 :
금식은 흡인 위험이 있는 경우 제일 중요한 흡인 억제 방침의 하나이다. 기관내관 제거 후 환자의 상기도 감각이 회복되기까지 최소한 6시간 가량은 구강 섭취를 피하는 것이 권장된다.
경장 영양관(enteral feeding tube) :
경장 영양관은 기관내관이나 기관절개관이 거치된 환자, 그리고 수술 전후 환자에서 위장의 감압(decompression) 상태를 유지하여 흡인 위험을 낮춘다. 그러나 비위관이 잘못된 위치에 있는 경우는 오히려 흡인 위험이 증가된다. 비위관에 비해 위장루 관(gastrofstomy tube)은 흡인 위험을 유의하게 낮추지는 못하며 공장루 관(jejunostomy tube)이 흡인 위험을 더 낮출 것으로 기대되나 보고들이 일치하지는 않는다. 위식도역류가 있는 중환자들에서 유문후영양관(postpyloric feeding tube)이 유용할 수 있다.
마취와 연관된 흡입 사고 :
마취 전후는 흡인 발생의 중요한 요인이다. 마취와 연관된 흡인 사고를 줄이기 위해서는 선택 수술인 경우 12시간 이상의 금식 후 마취에 들어가도록 하고 마취 유도를 신속하게 함으로써 의식소실부터 기관삽관까지의 시간을 단축시켜야 한다. 경우에 따라 윤상압력법(cricoid pressure)이나 후두마스크(laryngeal mask) 사용을 고려해야 하고 수술 후에는 기관내관이 조기 발관되지 않도록 주의한다.
기타 :
연하 장애나 식도 역류가 있으면 체위를 30~45도로 유지한다. 흡인 위험이 비가역적인 경우 흡인이 발생하더라도 산성 위액에 의한 손상 기회를 줄이는 의도로 H2 항히스타민제를 사용할 수 있다. 연하 장애를 판정하여 그 정도에 다라 연하보조식을 제공한다.
2) 흡입성 폐렴 (Inhalation pneumonia)
상기도의 방어기전에 의해 제거되지 않는 5μm(마이크로미터) 미만의 비말핵이 작은 세기관지 및 폐포에 침착됨으로서 일어나는 감염으로, 이러한 기전에 의한 폐렴의 종류는 결핵, 인플루엔자, Legionellosis, Psittacosis, Histoplasmosis, Q열 등이 있다.
3) 혈행성 폐렴 (Hematogenous pneumonia)
폐의 모세혈관은 순환기계의 중요한 필터로서도 작용하기 때문에 균혈증의 세균이나 감염된 혈전 등이 폐 외 감염부위에서부터 혈행성으로 전파되어 이차성 폐렴을 유발하는 것을 말한다.
마약중독자와 연부조직감염, 패혈성 정맥염, 혈관 내 장치 등을 가진 환자에서 Staphylococcus aureus에 의한 폐렴이 대표적이며, 후인두의 농양, 그리고 소화기 및 비뇨 생식기계의 감염 등에서 각각 Fusobacterium과 G(-) bacilli에 의한 혈행성 폐렴이 유발되기도 한다.
흉부 방사선사진 상 혈류의 중력에 의한 영향으로 주로 하엽의 폐포 부위에 결절성 모양을 보이는 것이 특징이다.
[출처]
∘ WHO
∘ Wikipedia
∘ 폐렴의 정의 및 분류 _ 경북대학교 의과대학 내과학교실 _ 정태훈, 김창호 _ 1996
∘ 흡인과 흡인성 폐렴 _ 임채만 _ 울산대학교 의과대학 서울아산병원 내과
∘ 성인 지역사회획득 폐렴 항생제 사용지침 _ 이미숙 외 _ 2018
*** 이후에 정리한 내용들은 아래에 링크 걸어두었습니다. ***
2023.02.16 - [[Lively RN] 예진쌤 : PU] - PU case study _ # Pneumonia _ III. 원인
2023.02.17 - [[Lively RN] 예진쌤 : PU] - PU case study _ # Pneumonia _ IV. 메커니즘
2023.02.19 - [[Lively RN] 리브쌤 : PU] - PU case study _ # Pneumonia _ V. 증상, VI. 진단
2023.02.20 - [[Lively RN] 리브쌤 : PU] - PU case study _ # Pneumonia _ VII. 예방, VIII. 치료
2023.02.20 - [[Lively RN] 리브쌤 : PU] - PU case study _ # Pneumonia _ IX. 예후



